În plină pandemie de coronavirus care declanșează în lume un domino de schimbări politice și sociale, am invitat trei istorici să scrie despre alte epidemii importante care au ajuns în ultimele secole pe actualul teritoriu al României. De la ciuma sosită cu întârziere și holera care a făcut ravagii în secolul 19, până la pelagra, „boala sărăciei” care a supraviețuit la noi aproape 100 de ani și gripa spaniolă, care a lovit spre finalul unui război epuizant. Cum s-au luptat instituțiile vremii cu aceste boli, multe prea puțin cunoscute la vremea lor, ce urme au lăsat în societate și în ce fel reflectă boala lumea pe care o răvășește?
Ciumă întârziată și holera anunțată
de Sorin Grigoruță
Contextul pandemic actual poate oferi prilejul unor priviri înspre trecut, în încercarea de a găsi exemplele atât de necesare, care să demonstreze că omenirea a mai parcurs crize epidemice, crize care, în contextul vremurilor și al locurilor, mai devreme sau mai târziu au fost depășite.
Precizarea din urmă are cumva rostul de a justifica discuția despre ciumă în secolul al XIX-lea (1812-1819, 1828-1830), dat fiind faptul că cei mai mulți dintre noi asociază boala cu epidemia care a afectat Europa și o bună parte a lumii în secolul al XIV-lea, îndeobște cunoscută ca „moartea neagră”. Dacă Europa apuseană a reușit, treptat, pe parcursul secolelor XV-XVIII să limiteze răspândirea bolii cu ajutorul măsurilor de carantină (ultima „vizită” occidentală a ciumei în înfățișarea epidemică a fost la Marsilia - 1720), răsăritul continentului, aflat în bună măsură în apropierea și sub influența Imperiului Otoman, acolo unde ciuma devenise endemică, și afectat de conflictele ruso-austro-turce și ruso-turce, nu a putut să elimine boala decât târziu, spre jumătatea secolului al XIX-lea.
Adusă cu ușurință la nord de Dunăre, pe mare sau pe uscat, prin intermediul negustorilor şi ostaşilor otomani, dar mai ales al soldaţilor ruşi aflaţi în trecere sau cantonați în Țările Române, ori îngrijiți în spitalele militare organizate aici, ciuma a rămas, pentru întreg veacul al XVIII-lea şi pentru primele decenii ale secolului următor, o ameninţare constantă la adresa vieţii locuitorilor Moldovei și Țării Românești.
Fără a ști ce cauza boala și fără a înțelege cum se transmitea, oamenii acelor vremuri au văzut ciuma drept o consecinţă a unor dereglări ale condiţiilor naturale (determinate de o serie de factori astronomici - eclipse, comete, dar și de cataclisme - cutremure, inundaţii) sau o sancțiune din partea divinității pentru mulțimea păcatelor săvârșite: „năprasnica lipiciosa boală / nu zicem altă decât mâniia lui Dumnezău şi păcatili acestui norod / s-au întărit în ţinutul acesta şi mai cu de-adinsul în târgul Fălciului, încât că după ci di la 4 zâli a aceştii luni şi până astăzi mai n-au rămas casă şi dugheană nilovită”. Păstrând încă unele dintre concepțiile ce au marcat secolele anterioare, la începutul celui de-al XIX-lea veac locuitorii țărilor române, dar mai cu seamă reprezentanții autorităților, au început să întrevadă rolul factorului uman în răspândirea ciumei. Odată cu trecerea anilor și după confruntarea cu multiple valuri epidemice, o serie de constatări empirice au contribuit la conturarea unui ansamblu de acțiuni antiepidemice: izolarea celor bolnavi în propriile case, apoi scoaterea lor şi a celor morţi în afara localităţilor, însoţită de „dezinfectarea” locuinţelor afectate de ciumă (aerisire, spălare și, uneori, chiar incendiere), stabilirea punctelor carantinale, folosirea „răvaşelor de drum” şi a biletelor de sănătate (dovedeau că trecătorul venea din zone „curate” – neafectate de molimă). Necunoașterea modului de transmitere a bolii avea să persiste până spre finalul secolului al XIX-lea (1894). Dintre numeroșii cercetători implicați în acest complex proces, favorizați de soartă au fost Alexandre Yersin și Paul-Louis Simond, numele lor rămânând cunoscute pentru dezvăluirile așteptate de veacuri: cel dintâi a izolat bacilul (Yersinia pestis) și a identificat șobolanii drept propagatori ai bolii, în vreme ce al doilea a descoperit agenții de transmitere a bacilului de la rozătoare la oameni: puricii șobolanului.
La nici un an de la stingerea ultimelor focare ale epidemiei de ciumă ce a afectat Moldova și Țara Românească pe parcursul anilor 1828-1830, un flagel necunoscut avea să-şi facă pentru întâia oară simţită prezenţa în spaţiul românesc extracarpatic: holera morbus, întâlnită și sub denumirea de holera asiatică, fiindcă în sudul Asiei își avea originile această boală încă străină europenilor. Într-un interval de nici trei decenii, alte două valuri epidemice vor lovi Țările Române (1848, 1853), în drumul bolii către occidentul european. Acest „marș al holerei”, această răspândire treptată, dar constantă a epidemiei, fără a ține seama de carantine, cordoane sanitare și de niciuna dintre măsurile antiepidemice cunoscute până atunci, a afectat mai toate statele europene, anihilând pe alocuri decalajele existente, fie că vorbim de realități administrative, medicale ori sanitare. Cauzată de Vibrio cholerae, holera este îndeobște transmisă prin intermediul apei contaminate, Robert Koch (1883) fiind cel care a izolat bacteria și a descris modul de transmitere a bolii.
Deși efemere, dacă ne raportăm la anii nesfârșiți în care ciuma a afectat această parte de lume, epidemiile de holeră au reprezentat una dintre cele mai mari traume ale Europei secolului al XIX-lea, afectând indivizi, familii, societăți.
Drumul străbătut de holeră din focarele sale asiatice către „bătrânul continent” urma, îndeobște, rutele comerciale. Fie că se abătea către nord, spre sud-estul Rusiei, și de aici mai departe, fie că urma ruta sudică, traversând provinciile asiatice ale Imperiului Otoman, epidemia nu a ocolit Țările Române. Confruntările armate din regiune și toate implicațiile acestora (tranzitarea și cantonarea trupelor, obligațiile de aprovizionare etc.) au sporit riscul de apariție și răspândire a bolii. Cu toate că holera a fost, în adevăratul sens al cuvântului, o „epidemie anunțată”, incapacitatea autorităților politico-administrative și a personalului medical de a înțelege modul de transmitere a maladiei a făcut ca aceasta să se răspândească nestingherită:
De o bucată de vreme încoace o amenințare înfricoșată se leagănă pe populațiile Europei. Ca și ciuma în timpurile trecute, și mai mult decât ciuma, holera își întinde stăpânirea pe toate țărmurile, înfruntă toate climele și se gioacă de toate pregătirile. Paza sau nepaza, răceala sau căldura, dieta sau năvala n-o cheamă, dar nici o alungă.
Neputința de a percepe aceste realități nu a dus însă la resemnare în fața bolii. Cu speranța descoperirii unor tratamente cât mai eficiente, medicii vremii (Constantin Vârnav, Gh. Cuciureanu) au încercat să descopere trăsăturile bolii, evidențiind factorii agravanți, dar mai ales pe cei amelioratori.
Spre deosebire de vremea epidemiilor de ciumă, în cazul holerei putem remarca o reacție mult mai consistentă a autorităților, ce a căpătat contur sub forma unor proiecte care cuprindeau, etapizat, acțiuni pentru paza „marginilor Dunării și a Prutului”, apoi măsuri pregătitoare în cazul în care epidemia pătrundea în Basarabia și, în cele din urmă, măsuri „de pus în lucrare când răul va năvăli în țară”. La toate acestea se adăugau și o serie de „povățuiri” adresate populației pentru a se feri de factorii de risc, așa cum erau ei văzuți în acele timpuri. Sintetizând, vorbim de o serie de măsuri de salubritate și de mobilizare a resurselor administrative și medicale menite a lupta cu maladia.
Boli, epidemii și asistență medicală în Moldova

Despre gravitatea epidemiilor care au afectat spațiul românesc extracarpatic de-a lungul timpului stau mărturie chiar exprimările contemporanilor. Ciuma e desemnată mai tot timpul ca „năprasnica boală”, molipsirea era „cumplită”, iar anii în care „au fost omor de ciumă” au rămas pentru multă vreme vii în amintirea locuitorilor. Scrisori din acea perioadă prezintă o atmosferă sumbră: „mai întâi vestesc dumitali pentru toati celi ci aice, în nenorocitul Focșani, să află: lipicioasa boală nicicum nu contenești, ci să înmulțăști cu mult mai mult dicât era; morțâi nu să pot îngropa, casâli molefsâti nu să proftacsăsc a să scoati, câmpul în toati părțâli îi plin di colibi cu oamini molefsâți, întocmai ca și în lazaret, jali nespusă”. Date mai precise, păstrate doar pentru ultimul puseu epidemic al ciumei (1828-1830), vorbesc despre aproximativ 25.000 de morți în Moldova și Țara Românească, cei mai mulți decedați pe parcursul anului 1829. În cazul holerei, datele sunt mai numeroase, însă nu coincid întru totul. Cifrele mai optimiste, dacă le putem numi așa, vorbesc de peste 25.000 de morți în cele câteva luni în care epidemia de holeră a afectat Principatele Române pe parcursul anului 1831. Cele mai pesimiste consemnează peste 30.000 de decese sau chiar mai mult, toate acestea la o populație de aproximativ trei milioane de locuitori.
Fără îndoială, mortalitatea a fost cea mai gravă consecință a epidemiilor de ciumă, iar mai apoi de holeră, însă nu a fost singura. Frica de necunoscut, mai ales când acesta nu căpăta o formă concretă, căreia să te împotrivești, cu care să lupți, se va fi strecurat, fără doar și poate, în inimile și cugetele multora. Acțiunile antiepidemice, însoțite, iar uneori precedate de pustiirea marilor orașe, au dus la perturbări în cadrul comunităţilor lovite de cele două flageluri. Stagnarea sau limitarea comerțului, perturbarea activităților administrative și judecătorești, dar mai ales brusca schimbare a condiţiilor de viaţă, cauzată uneori de părăsirea locuinţelor şi de separarea membrilor familiilor, au făcut din vremea ciumei și/sau a holerei una de tristă amintire pentru locuitorii Țărilor Române.
Analizând lucrurile cu detașarea dată de cele două veacuri ce ne despart de acea epocă, am putea fi tentați să vedem cele trei decenii marcate de episoadele epidemice ca pe o succesiune de eșecuri: ale administrației, ale medicilor, ale fiecărei familii incapabile să-și protejeze membrii, ale fiecărui suflet ce a pierdut lupta cu boala. Nu cred însă că ar fi indicat, tocmai acum, să cădem în mrejele negativismului și să vedem perioadele marcate de epidemii doar din perspectiva neîmplinirilor sau doar ca pe „o vreme în care omul se arăta în toată urâciunea lui” (R. Rosetti). Cred că din acest noian de întâmplări nefericite trebuie scoase la lumină și acele câteva frânturi de speranță, de optimism, acele tresăriri de solidaritate și filantropie care s-au remarcat uneori în contextul epidemic. Pe lângă activitatea medicilor și a reprezentanților administrației, implicați de voie sau de nevoie în lupta antiepidemică, activitate care a dus, cu pași mărunți, dar siguri, la evoluții, atât pe tărâm medical, cât și administrativ, trebuie să amintim și eforturile unora dintre reprezentanții elitei (boieri, negustori, clerici) de a sprijini financiar efortul antiepidemic și pe cei afectați de ciumă sau holeră. La 22 mai 1848, „Albina românească” publica mesajul Anicăi Ghica, cea care, în urmă cu trei săptămâni, se adresase oamenilor cu stare pentru a ajuta familiile lovite de holeră: „apelul făcut la filantropi […] în ajutorul familiilor scăpătate şi bântuite de holeră, au avut eho în inimile umane a orăşenilor. Văduve şi orfani îi binecuvintează; Dumnezeu ascultă! Suma pentru asemenea scop adunată fu de patru sute galbeni, cu care s-au agiutat 400 familii de cele mai nevoiaşe”. O licărire de speranță pentru cei care, trăind sub amenințarea flagelului, își „numărau viața nu pe luni sau pe zile, ci pe ore și minute” (C. Negruzzi).

Un secol de „boala sărăciei”
de Constantin Bărbulescu
În ultimele patru decenii ale secolului al XIX-lea apare în discursul medical din România o ciudată boală care este aproape în totalitate ţărănească. O boală a mizeriei, ca multe altele, dar care cruţă în mare parte populaţia urbană şi afectează mai ales pe săracii satelor. Este pelagra, pe care ţăranii o numeau în Moldova „jupuială”, iar în Ţara Românească „pârleală” sau peste tot „boala săracilor”, „boala sărăciei”.
Medicii definesc boala la modul general, încadrând-o într-o grupă nosologică specifică – intoxicaţie/otrăvire – stabilind o etiologie – produsă de porumbul alterat – sau insistând, cum face Victor Babeş, asupra predispoziţiilor individuale la declanşarea maladiei.
Pelagra în faza terminală duce la o degradare fizică şi psihică care impresionează adesea pe observatori, cu toate că medicii noştri nu sunt persoane uşor de impresionat. Chiar de la primele mărturii descrierile sunt terifiante. Doctorul Iacob Felix este printre primii martori ai acestei teribile degradări: „Prin unele sate ale Ţării Româneşti puteţi vedea târîndu-se nişte cadavre vii acoperite cu răni, cu pielea crăpată la mâini şi la picioare, prefăcută într-o coaje groasă la alte locuri. Cea din urmă înflăcărare a sufletului acelor sărmani, e câteodată o nebunie letală. Simplicitatea ţăranului numeşte boala aceasta în unele locuri «pârleală», în alte locuri «pecingine rea», ştiinţa a botezat-o «pelagră»”. În concluzie, o boală teribilă cel mai adesea cu terminaţie letală.
Se pare că prima menţiune a bolii în literatura medicală română este disertaţia de doctorat a doctorului Constantin Vârnav, publicată în 1836 şi care atestă pentru Moldova o nouă boală pe care el o numeşte „boala trânjilor sau rana trânjilor”, dar a cărei simptomatologie ne trimite aproape cert către pelagră. Probabil nu este întâmplător că prima menţionare a bolii este pentru Moldova, unde va fi focarul principal al pelagrei endemice în România de până la Primul Război Mondial. Pelagra este introdusă în circuitul ştiinţific medical de doctorul Iacob Felix, care la 1862 publică în revista oficială a sistemului sanitar – Monitorul Medical al României – primele observaţii asupra pelagrei culese din practica sa în calitate de medic al districtului Muscel. Odată cu deplina unificare a celor două Principate, tânărul stat este confruntat cu o nouă plagă socială; ciudată coincidenţă. Oricum, până în deceniul nouă al secolului al XIX-lea scrierile despre pelagră nu lipsesc, dar se pare că boala nu este percepută ca o ameninţare majoră la adresa populaţiei şi deci a statului, nu a devenit încă „boala noastră naţională” şi nici acest „îngrozitor flagel ce bântuie pe ţăranul nostru”.
România medicilor. Medici, țărani și igienă rurală în România de la 1860 la 1910

După 1880, scrierile despre pelagră se înmulţesc exponenţial, odată cu înmulţirea cazurilor, teoretic vorbind. Pentru a putea înţelege locul pe care pelagra îl ocupă în discursul medical din ultimele două decenii ale secolului al XIX-lea din România, trebuie să evidenţiem sarabanda cifrelor care mărturiseşte o adevărată psihoză la nivelul corpului medical şi care, evident, este indusă întregului corp social, privitoare la creşterea galopantă a numărului de bolnavi de pelagră. Pe la 1859-1861, doctorul Iacob Felix evalua numărul bolnavilor de pelagră în districtul Muscel în jur de 80-90 de cazuri la o populaţie de 80.000 locuitori, deci în jur de 1 – 1,1 la mia de locuitori, ceea ce nu este mult. Prima estimare a numărului total al bolnavilor de pelagră după cazurile spitalizate şi după statisticile recrutării aparţine tot doctorului Iacob Felix, care la 1882 consideră că în întreg Regatul nu există mai mult de 4500 pelagroşi. În mai 1887, atunci când ajunge în fruntea Direcţiei Sanitare, doctorul Sergiu realizează un prim recensământ al bolnavilor de pelagră din România, iar numărul este sub aşteptări: 10.626 bolnavi pentru toată ţara. Judeţele din Moldova sunt cele mai afectate. Din cei 10.626 bolnavi de pelagră, doar 91 nu sunt ţărani. Doctorul Sergiu este nu numai medic, ci şi un important om politic liberal; cum pelagra este o boală a sărăciei, o boală eminamente socială şi la 1888 suntem către sfârşitul marii guvernări liberale, este normal ca sub administraţia sa recensământul acestui adevărat barometreu al mizeriei rurale să dea rezultate dezirabile politic. Dar liberalii pierd guvernarea şi încetul cu încetul, ţinută oarecum în frâu în timpul directoratului doctorului Iacob Felix, teama socială de pelagră va reizbucni la începutul secolului al XX-lea.
La sfârşitul secolului la XIX-lea şi la începutul celui următor, numărul bolnavilor de pelagră este în continuă creştere, de la 21.282 cazuri la 1898 la 43.687 cazuri la 1904. Anul următor, în statistici numărul total al bolnavilor de pelagră creşte cu peste 10.000 şi depăşeşte pragul psihologic de 50.000, înregistrându-se în întreg Regatul nu mai puţin de 56.637 cazuri. Sunt însă medici care cred că numărul persoanelor bolnave de pelagră este mult mai mare decât cel oferit de statisticile oficiale: doctorul Gh. Marinescu avansează pentru anul 1905 cifra de 100.000 de bolnavi. Iar Thoma Ionescu, celebru chirurg şi fratele omului politic la fel de celebru Tache Ionescu, urca prognoza pentru 1906 la cifra de 150.000 de bolnavi de pelagră! Aproape de patru ori mai mult decât ultimele date oficiale. Este cert că în epocă pelagra este privită ca un adevărat flagel social şi că există o teamă reală faţă de progresia spectaculoasă bolnavilor de pelagră.
Dar dacă nu am ştiut, şi nici nu o să ştim niciodată, numărul real al bolnavilor de pelagră din România modernă, sigur este că numărul bolnavilor diagnosticaţi cu această maladie creşte în mod constant în a doua jumătate a secolului al XIX-lea şi la începutul celui următor. Creştere datorată unei mai bune organizări a sistemului sanitar rural, a apropierii tot mai mari la sfârşitul secolului dintre beneficarii rurali ai actului medical şi profesioniştii acestuia, sau şi datorită unei schimbări de atitudine în interiorul comunităţilor rurale, prin conştientizarea pericolului bolii şi în general prin schimbarea atitudinii faţă de corp, boală şi procesul vindecării, este la fel de imposibil de spus.

Dacă numărul bolnavilor de pelagră rămâne o enigmă, originea bolii până târziu în secolul al XX-lea este la fel de enigmatică. Încă de la descoperirea maladiei în secolul al XVIII-lea, teoriile medicale cu privire la etiologia ei se succed una după alta, însă destul de repede se va stabili o legătură între alimentaţia cu porumb şi apariţia ei. Pelagra devine astfel boala celor ce consumă porumb. Şi în plus: boala săracilor care consumă porumb.
Cum pelagra este o boală socială, eradicarea ei este tot o problemă socială şi nu putem să nu îi dăm dreptate doctorului Felix, care spunea în 1892:
„Pelagra va dispare la noi cu progresele civilisaţiunei, (...) atunci când ţăranul se va hrăni mai bine, se va adăposti pe sine într-o casă salubră, pe vitele sale într-un grajd sănătos, când va păstra grânele sale în hambare uscate, când el îşi va cultiva mai bine pământul (...); atunci pelagra va înceta a fi o endemie întinsă peste tot teritoriul român, atunci ea va apare ca o boală izolată şi rară”.
Şi într-adevăr, pelagra va dispărea din tabloul nosologic al României odată cu marile focare de sărăcie rurală, adică târziu în secolul al XX-lea. La sfârşitul perioadei interbelice, când pelagra este o boală ale cărei mecanisme etiologice sunt mult mai bine cunoscute, când chiar există un tratament eficient împotriva acceselor, pelagra nu dispare din România, ci dimpotrivă „este în plină evoluţie, se pare, chiar în creştere”. Într-adevăr, în 1938 numărul bolnavilor de pelagră înregistraţi în România ajunsese la cifra de 84.106. După Război, în 1957 autorii marii monografii asupra porumbului puteau încă să afirme că în Moldova şi Muntenia rurale consumul mediu zilnic de porumb pe cap de locuitor urcă la 400 g, dar „în multe locuri” este de 600 g sau chiar 800 g, ceea ce se traduce că pelagra exista încă. În 1962 pelagra încă apare în statistici, cu toate că numărul cazurilor spitalizate este extrem de scăzut – 1317. Se pare că boala era pe cale de extincţie.
Acest text se bazează pe capitolul „Pelagra, flagelul ţăranului nostru sau despre naşterea unei maladii”, din cartea „România medicilor”.
La grippe à la Roumaine, 1918
de Octavian Buda
Regina Maria scria la 26 decembrie 1918 în Jurnalul ei de război :
„N-am mai scris de 20 de zile! Am fost bolnavă, foarte bolnavă, lovită brusc și pe neașteptate, pe la spate, cum s-ar spune, și am fost țintuită la pat – tocmai când lumea voia să se bucure alături de mine. Boala m-a luat de sâmbătă, m-am trezit cu capul greu și dureros, am îndurat cu greu câteva audiențe… Dar am fost bolnavă – o boală oribilă, dureroasă, cum n-am avut în viața mea. Zile întregi de febră chinuitoare și greață, slăbiciune, halucinații crunte și insomnia neîntreruptă, până am crezut că voi înnebuni. Deci aceasta e celebra gripă spaniolă – ei bine, de acum știu că nu e de glumă cu ea” […]. Coșmarul însă continuă, iar două zile mai târziu regina se confesează cum se luptă din toată fiinţa ei: „Mă târăsc de colo-colo, dar în fiecare zi sunt tot mai puternică. Nu îmi accept invaliditatea, detest din tot sufletul viața aceasta în care sunt obligată să-mi menajez sănătatea și nu pot face un pas fără să se agite în spatele meu cineva după un șal, o fereastră deschisă sau altceva”.
La începutul lunii ianuarie 1919, regina României depăşea boala, pentru ca apoi destinul ei să se lege în mod decisiv de tratatele de pace de la Paris, în sprijinirea cauzei româneşti. Regina Maria avea să-l întâlnească în capitala Franţei pe preşedintele american Woodrow Wilson, care s-a îmbolnăvit şi el de gripă spaniolă. Poate şi o „imunizare” afectivă, dată de drama pierderii în noiembrie 1916 a mezinului Mircea, de numai trei ani (răpus cel mai probabil de febră tifoidă sau poate de tifos) a oprit-o pe regină să nu treacă pragul de dincolo.
România fără anestezie. Discurs medical și modernitate în vremea lui Carol I, 1872-1912

Gripa începe să-și facă simțită prezența specifică în conştiinţa umanității încă din secolul XV. Există epidemii, poate chiar pandemii de gripă mai vechi, dar acestea sunt foarte greu de reconstituit. Narațiunile epidemice şi organizarea lor într-o coerenţă textuală capabilă să ne ofere informaţii de tip medical ţin de resortul secolelor al XVIII-lea şi în special de al XIX-lea. Un factor important în descrierea apariţiei şi evoluţiei acestor epidemii (pandemii) a fost şi presa care s-a dezvoltat şi s-a extins în lume (informaţiile fiind preluate şi în ţările române), în aşa fel încât rapoartele despre pandemia de gripă de la sfârşitul secolului al XIX-lea (cea din 1889, aşa numita gripă rusească) cuprindeau deja relatări cu informaţii destul exacte şi suficient de complexe, care să permită specialiştilor de azi să facă o reconstituire cu date ştiinţifice pertinente. Cele trei pandemii de gripă ale secolului al XX-lea (1918, 1957 şi 1968), sunt de fapt patru, pentru că epidemia severă de gripă din 1977 este considerată de unii specialişti o veritabilă pandemie, dată de acelaşi virus (A/H1N1) care a derivat din cel al pandemiei din 1918, care a circulat vreme de mulţi ani, s-a modificat în 1947, apoi a „dispărut”, pentru ca să reapară în mod acut în 1977.
Gripa spaniolă, molima care a bântuit sfârşitul Marelui Război îşi face apariţia pe continentul european în primăvara lui 1918 şi este legată de venirea soldaţilor americani. Suntem în plin război, iar calitatea şi circulaţia informaţiilor medicale se loveşte de stringenţa secretelor militare şi a mijloacelor de comunicare de pe front, mai ales de pe frontul de vest, cvasi-blocat într-o încrâncenare feroce (războiul tranşeelor).
Primele informaţii mai precise legate de apariţia şi evoluţia pandemiei din 1918 au fost furnizate de presa necenzurată din Spania, care a comunicat un număr îmbolnăviri şi de decese fără precedent (la sfârşitul războiului şi a pandemiei, numai în Spania s-au raportat circa 8 milioane de cazuri şi cca 300.000 de decese) şi s-a făcut legătura logică cu debarcarea efectivelor militare americane care au intervenit în Primul Război Mondial. Pentru că descrierea primelor focare pandemice s-a făcut în Spania, cu impact devastator, gripa a fost numită, mai mult sau mai puţin eufemistic „spaniolă”. Desfăşurarea frontului a implicat deplasarea corpului expediţionar american spre Franţa, Ţările de Jos, Germania şi apoi spre nordul Rusiei, cu toate infestările de rigoare.

Gripa spaniolă este o formă gravă de gripă, se pare că a avut o asociere cu gripa porcină. Primul virus de gripă avea să fie identificat la porcine în anii 1930. Gripa spaniolă a avut un prim val care s-a stins în vara lui 1918 şi a avut un al doilea val, de o extremă agresivitate, în a doua jumătate a lui 1918. Suntem într-o epocă în care vaccinarea în cazul gripei nu putea fi concepută, iar alte metode de tratament la vremea respectivă nu existau. Statisticile sunt apocaliptice: virusul ar fi ucis circa 25 milioane în primele 25 de săptămâni de pandemie, în SUA, aproape 28% din populație a suferit de gripă și între 500-675.000 au murit. Numai în Marea Britanie au murit 200.000, iar în Franța peste 400.000.
Încă din iunie 1918, generalul german Erich Ludendorff se plângea că spiritul trupelor sale era „deja slăbit de gripă”, fapt care l-a determinat să ceară o amânare a lansării celei de-a cincea ofensive, din cauza diminuării dramatice a forţei combatante. Pe frontul românesc se manifestă un adevărat mixtum compositum epidemic: tifosul exantematic, care a făcut ravagii mai ales în iarna lui 1917 în sudul Moldovei, ajungând până la Iaşi, apoi febra tifoidă care nu trebuie confundată cu tifosul, și nu în ultimul rând, holera. Iar fiecare dintre aceste boli infecţioase sunt cauzate de microorganisme distincte, paraziţi, bacterii, virusuri. În legătură cu holera de la noi, există un efort remarcabil pe care îl face profesorul Ion Cantacuzino, cel care în calitate al şef al serviciului sanitar al armatei române s-a implicat direct în efortul de oprire a epidemiilor. Savantul român a încercat o vaccinare antiholerică în focar de boală, vaccinare pe care a încercat-o și mai devreme în timpul celui de-al Doilea Război Balcanic în 1913, în Bulgaria, la Iamboli.
În 1918, Bucureştiul s-a aflat sub ocupație germană. Trupele germane s-au împuținat la noi, pe măsura necesității mutării acestora pe frontul de vest. Bucureștiul și Iaşiul au fost afectate în primul rând de tifos și de febră tifoidă. După cum se știe, războiul s-a terminat în noiembrie 1918, iar mai devreme, colapsarea frontului de vest a făcut ca soldaţii care au luptat de partea Imperiului Austro-Ungar să se întoarcă în Transilvania. Narațiunile gripei spaniole de la noi se înmulţesc pe măsura trecerii timpului: să nu uităm că boala era fulgerătoare, cu agravări dramatice, de la o zi la alta. Iată un fragment, de-acum 100 de ani, dintr-un articol semnat Dr. Alexe Sulica, publicat în Gazeta Transilvaniei, la 21 martie 1920:
„După o acalmie de vreo 8-9 luni ne-am pomenit deodată că din nou se semnalează din toate părţile focare de gripă care bântuie cu o furie turbată atât la ţară cât şi prin oraşe. Forma de gripă actuală prezintă şi ea forme grave ca: complicaţii mortale, dar mai rare decât cele din toamna lui 1918, în special se observă la adulţi complicaţii mai grave decât la copii şi chiar durata boalei şi a convalescenţei este mult mai lungă la cei dintâi. Forma de acum se prezintă sub forme simple şi sub forme complicate, cu o simptomatologie din cele mai variate. Formele simple de gripă sunt caracterizate printr’o isbucnire bruscă, cu temperatură ridicată, dureri vagi şi o sensaţie de sdrobire, extenuare în tot corpul, şi mai ales în şale şi membre; inflamaţia căilor aeriene superioare: nas, gât, faringe, laringe, tracheie şi bronşiile mari; sau sunt tulburările gastro-intestinale, care predomină situaţia: greţuri, vărsături, constipaţie, diareee, colici, icter cataral prin transmiterea infecţiei gripale la căile biliare. Se poate însă ca în unele cazuri să lipsească atât simptomele respiratorii cât şi cele gastro-intestinale şi atunci să avem de-a face numai cu o formă nervoasă de gripă”.
Gripa spaniolă de la noi rămâne un şantier istoriografic care se cere explorat cu atenţie şi discernământ. Se poate vorbi de o „Grippe à la Roumaine”, dar o problemă dificilă o constituie consistenţa datelor statistice şi calitatea medicală a naraţiunilor locale, pe fondul problemelor de organizare sanitară. Să nu uităm că, adesea, toate aceste epidemii care au devastat teatrul de război au o caracteristică comună, foarte înşelătoare: debutul pseudogripal (care le face asemănătoare ca aspect clinic) şi evoluţiile atipice, deconcertante.
În acest „bulion” epidemic al Marelui Război, „desertul” gripei spaniole a fost cu adevărat „bomboana de pe coliva” primei mari conflagraţii mondiale.
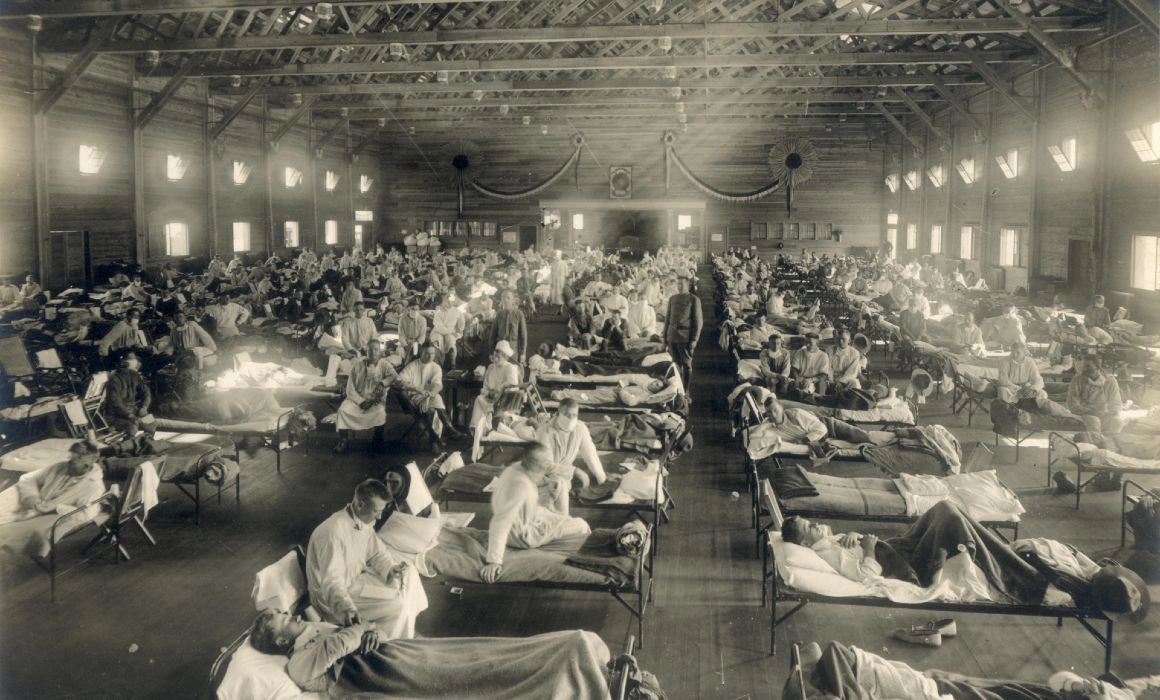
Foto principală: Spital de urgență amenajat în timpul epidemiei de gripă spaniolă la Camp Funston, din Kansas, SUA. Sursa: Wikimedia Commons